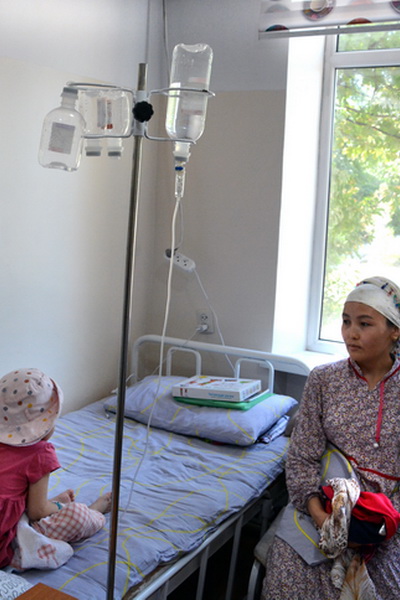
Врач — профессия творческая

В год в Кыргызстане в среднем выявляется около 100-150 детей с онкологическими заболеваниями. Об особенностях и условиях лечения раковых болезней у детворы мы поговорили с заведующим отделением детской онкологии и онкогематологии Национального центра онкологии и гематологии Султаном Стамбековым.
 Сложности статистики
Сложности статистики
— К детской онкологии относится возрастная категория от младенчества до 18 лет. Первый пик заболеваемости наблюдается у детей с двух до пяти лет, большая часть наших пациентов попадает к нам именно в этом возрасте. Второй пик происходит в подростковом возрасте.
К нам попадают ребятишки со злокачественными опухолями и гемобластозами (опухолевые заболевания кроветворной и лимфатической тканей), злокачественными болезнями крови. В научной литературе описывается, что во всём мире у несовершеннолетних число онкологических заболеваний примерно одинаковое. Детская онкология чаще всего — это результат каких-то генетических ошибок. В развитых странах, где с выявлением онкоболезней нет проблем, где приводятся вскрытия умерших детей и идёт учёт заболеваемости, показатель колеблется от 15 до 18 случаев на сто тысяч детей. В Кыргызстане пять лет назад доходило до 10 случаев. Сейчас фиксируется 12 случаев на сто тысяч детей. Но вот вопрос: увеличилось ли количество болеющих или улучшилась выявляемость? Мы считаем, что у нас стала лучше диагностика, нежели идёт всплеск болезни.
Даже при том, что у нас на данный момент выявляется около 12 ребят на сто тысяч, мы считаем, что истинная цифра равна где-то 15-16.
Три-четыре ребёнка у нас выпадают из поля зрения врачей. Это происходит за счёт того, что либо родители не обращаются к врачам, либо сразу везут на лечение в другие страны мира, либо дети не доживают до возраста созревания болезни, либо они умирают и попадают в статистику с другими диагнозами, потому что вскрытия после смерти несовершеннолетних не проводятся.
Пока в структуре детской смертности у нас онкология занимает пятое место. В развитых странах, где диагностика более высокая, она находится на первом месте. Я думаю, что в нашей республике лет через десять произойдёт то же самое. Поэтому уже сегодня важно заниматься проблемами этой сферы медицины, чтобы мы в будущем были готовы ко всему.
Специалисты
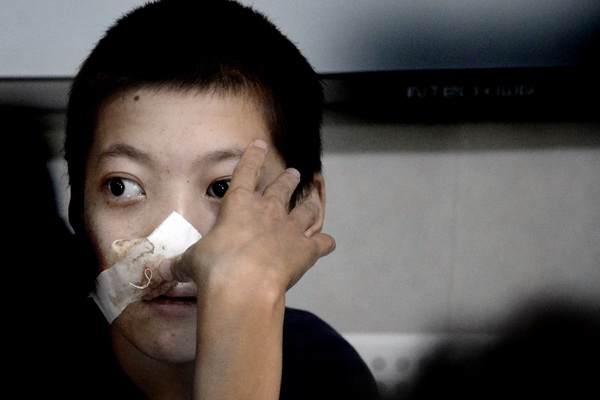 — Детских онкологов мало в Кыргызстане — около 10-15 человек. Раньше эта специальность значилась в номенклатуре медвузов, но поступавших не было и она исчезла. Сейчас на базе двух вузов стали готовить детских онкологов. Но дело в том, что детская онкология не особо часто встречается, поэтому нет возможности в каждый район направить специалиста, тем более что и готовить их очень сложно. Это профессионал, который должен владеть педиатрией, знать, помимо общей онкологии, детскую гематологию и онкологию. Поэтому во всём мире считают целесообразным делать упор на педиатров, то есть готовят первичное звено, чтобы они могли выявлять больных и направляли к узким специалистам. Мы хотели бы через профильное министерство внедрить практику, чтобы все студенты-педиатры проходили курс детской онкологии.
— Детских онкологов мало в Кыргызстане — около 10-15 человек. Раньше эта специальность значилась в номенклатуре медвузов, но поступавших не было и она исчезла. Сейчас на базе двух вузов стали готовить детских онкологов. Но дело в том, что детская онкология не особо часто встречается, поэтому нет возможности в каждый район направить специалиста, тем более что и готовить их очень сложно. Это профессионал, который должен владеть педиатрией, знать, помимо общей онкологии, детскую гематологию и онкологию. Поэтому во всём мире считают целесообразным делать упор на педиатров, то есть готовят первичное звено, чтобы они могли выявлять больных и направляли к узким специалистам. Мы хотели бы через профильное министерство внедрить практику, чтобы все студенты-педиатры проходили курс детской онкологии.
Специфика детской онкологии
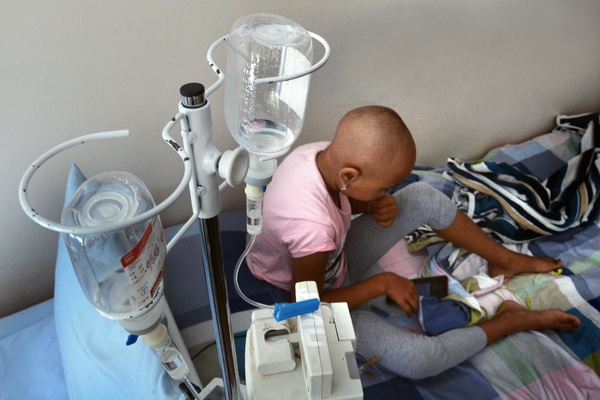 — В детской онкологии излечиваемость выше, чем во взрослой: примерно 50-60% выздоравливаемости в общей статистике. У взрослых пациентов при первичном поступлении сразу выявляется 4-я стадия рака, и лечение практически уже безуспешно. А у детей 4-ю стадию можно успешно излечивать. По Центральной Азии у нас довольно неплохие показатели. К сожалению, есть маленькие пациенты, кому мы не могли помочь, но и немало случаев с полным излечением. На днях родители к нам приводили ребёнка, у которого обе почки были поражены опухолями. Когда он у нас проходил лечение, ему исполнилось чуть больше года. Сейчас он готовится к школе и прекрасно себя чувствует.
— В детской онкологии излечиваемость выше, чем во взрослой: примерно 50-60% выздоравливаемости в общей статистике. У взрослых пациентов при первичном поступлении сразу выявляется 4-я стадия рака, и лечение практически уже безуспешно. А у детей 4-ю стадию можно успешно излечивать. По Центральной Азии у нас довольно неплохие показатели. К сожалению, есть маленькие пациенты, кому мы не могли помочь, но и немало случаев с полным излечением. На днях родители к нам приводили ребёнка, у которого обе почки были поражены опухолями. Когда он у нас проходил лечение, ему исполнилось чуть больше года. Сейчас он готовится к школе и прекрасно себя чувствует.
У нас довольно хорошие результаты при лечении саркомы мягких тканей, опухолей почек, печени, ряда опухолей мозга, лейкозов. Например, по лимфобластному лейкозу у нас статистика выздоровления составляет выше 75%, по опухолям почек — 92%. Это неплохие показатели, особенно если сравнить со взрослой онкологией.
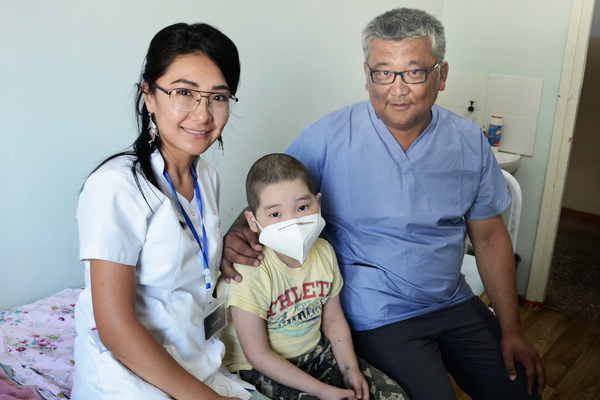 Дети лучше переносят химиотерапию, чем взрослые, здесь наше преимущество очевидно. Но есть и другая специфика. В детской онкологии, помимо самого пациента, у тебя есть ещё родитель, а часто бывает, и вся родня. И со всеми приходится общаться, потому что родные в этом случае определяют лечение. Случается, что родители забирают ребёнка из больницы, уходят к народным целителям. И тут мы уже бессильны. Сейчас, правда, реже, но лет пять назад такое нередко происходило. Как нам потом рассказывали, такие знахари лечили детей с онкологией всякой дрянью, даже мочой верблюда. Мы обращались в муфтият, чтобы проводилась разъяснительная работа среди населения. Это в чём-то помогло. Бывает, что родители лечат ребёнка и у нас, и у знахарей. А бывает, когда папы и мамы полностью взаимодействуют с врачами и лечение даёт прекрасные результаты.
Дети лучше переносят химиотерапию, чем взрослые, здесь наше преимущество очевидно. Но есть и другая специфика. В детской онкологии, помимо самого пациента, у тебя есть ещё родитель, а часто бывает, и вся родня. И со всеми приходится общаться, потому что родные в этом случае определяют лечение. Случается, что родители забирают ребёнка из больницы, уходят к народным целителям. И тут мы уже бессильны. Сейчас, правда, реже, но лет пять назад такое нередко происходило. Как нам потом рассказывали, такие знахари лечили детей с онкологией всякой дрянью, даже мочой верблюда. Мы обращались в муфтият, чтобы проводилась разъяснительная работа среди населения. Это в чём-то помогло. Бывает, что родители лечат ребёнка и у нас, и у знахарей. А бывает, когда папы и мамы полностью взаимодействуют с врачами и лечение даёт прекрасные результаты.
Лечение — процесс творческий
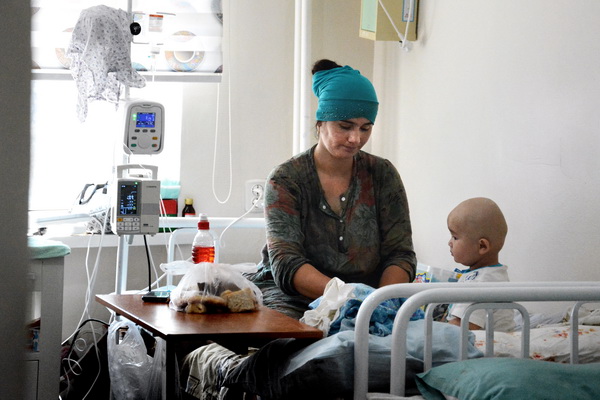
— Лечение — это длительный процесс. Оно занимает от 5-6 месяцев до года. За это время мы сближаемся с маленьким пациентами, их родителями, и уже на протяжении долгих лет эта связь поддерживается. Для семьи порой непросто принять диагноз ребёнка, пройти длительный процесс лечения. Один из родителей вырывается из обычной жизни, он должен находиться с больным малышом в больнице, и вся нагрузка по обеспечению ложится на плечи второго родителя.
— Для кого определение диагноза больший стресс — для родителя или для ребёнка?
 — Для родителя. Дети, исходя из своего возраста, несмотря на болезнь, страдания умеют забывать, радоваться жизни. Правда, в отличие от своих сверстников они очень быстро взрослеют. Но ребёнок есть ребёнок! А вот родители тяжело переносят ситуацию, в которой оказываются. Из-за стресса, нервного напряжения на каком-то этапе часть родителей не воспринимают информацию врачей. В этот момент у них происходит психологическая глухота, они уходят в себя. Очень сложно в таком случае контактировать с ними.
— Для родителя. Дети, исходя из своего возраста, несмотря на болезнь, страдания умеют забывать, радоваться жизни. Правда, в отличие от своих сверстников они очень быстро взрослеют. Но ребёнок есть ребёнок! А вот родители тяжело переносят ситуацию, в которой оказываются. Из-за стресса, нервного напряжения на каком-то этапе часть родителей не воспринимают информацию врачей. В этот момент у них происходит психологическая глухота, они уходят в себя. Очень сложно в таком случае контактировать с ними.
А ведь успешный контакт — немаловажный аспект проведения успешной терапии. Родитель должен слышать врача. Для этого у нас работают психологи, они работают и с детьми, и с родителями, и с врачами. Ведь врачи очень часто страдают от синдрома выгорания.
— Как приходится справляться докторам отделения с нервным напряжением, особенно когда приходится переживать смерть пациента?
 — Этот момент каждый врач переживает очень тяжело. Бывают родители, которые винят во всём докторов, нехорошо высказываются. Помощь психологов нам необходима. При этом у каждого врача есть отдушина: кто-то в горы ходит, кто-то спортом занимается, встречаемся с друзьями, ходим в кафе, смотрим фильмы. Важно отдыхать от работы. Я веду свою страничку на Фейсбуке, мне порой говорят: «Тебе хорошо, ты много отдыхаешь». Но это не от того, что у меня немало свободного времени. Я большую часть жизни отдаю работе, но разгружаться необходимо. Когда накапливаются усталость, негатив, тяжело морально работать. А в онкологии, тем более в детской, лечение — это творческий процесс. Ты должен не просто применять имеющиеся схемы лечения, важно учитывать все сложности: особенности здоровья ребёнка, нюансы протекания заболевания. Исходя из этого, где-то менять схему, где-то увеличивать дозы препарата, это большой творческий процесс, на который уходит много времени. Я уже не говорю об операциях, потому что детей оперировать очень сложно. Маленький организм — это всегда страх что-то сделать не так. Поэтому врачу надо уметь расслабляться. Очень важна хорошая рабочая атмосфера, мы держимся единым коллективом, поддерживаем друг друга.
— Этот момент каждый врач переживает очень тяжело. Бывают родители, которые винят во всём докторов, нехорошо высказываются. Помощь психологов нам необходима. При этом у каждого врача есть отдушина: кто-то в горы ходит, кто-то спортом занимается, встречаемся с друзьями, ходим в кафе, смотрим фильмы. Важно отдыхать от работы. Я веду свою страничку на Фейсбуке, мне порой говорят: «Тебе хорошо, ты много отдыхаешь». Но это не от того, что у меня немало свободного времени. Я большую часть жизни отдаю работе, но разгружаться необходимо. Когда накапливаются усталость, негатив, тяжело морально работать. А в онкологии, тем более в детской, лечение — это творческий процесс. Ты должен не просто применять имеющиеся схемы лечения, важно учитывать все сложности: особенности здоровья ребёнка, нюансы протекания заболевания. Исходя из этого, где-то менять схему, где-то увеличивать дозы препарата, это большой творческий процесс, на который уходит много времени. Я уже не говорю об операциях, потому что детей оперировать очень сложно. Маленький организм — это всегда страх что-то сделать не так. Поэтому врачу надо уметь расслабляться. Очень важна хорошая рабочая атмосфера, мы держимся единым коллективом, поддерживаем друг друга.
Проблемы

— Проблем много. У нас нет высокотехнологичной медицины, мы не можем проводить пересадку костного мозга. Это очень дорогостоящая вещь. Пересадку собственного костного мозга у нас ещё можно делать, а использовать чужеродный материал для пересадки — нет. Нет возможности проводить MIBG-терапию, нет эндопротезов для органосохраняющих операций. Большая проблема с кадрами. За пять лет из отделения ушли пять врачей: уехали работать в Азербайджан, Россию, другие страны. Здесь мы их готовим, они становятся хорошими специалистами, но зарплаты маленькие и люди уезжают. Медсёстры больше года не задерживаются. Детская онкология сложная, здесь применяются суточные капельницы. Медсёстры набираются опыта, обучаются всем премудростями профессии и через год уходят в частные клиники и медцентры, где их с удовольствием принимают на работу.
Препараты
— Препараты на первичный уровень химиотерапии у нас покрываются за счёт государства на 85-90%, остальным помогают фонды, благотворители. Вторичная химиотерапия — более сложный процесс, здесь чаще всего требуется пересадка костного мозга. Для проведения таких операций у нас нет возможностей. Но есть один момент: пересадка костного мозга тоже не панацея, она не всегда даёт гарантии излечения, там высокий процент смертности. Не всё так просто. Есть ряд проблем, с которыми сталкиваются родители. Например, на собственные средства необходимо делать ряд очень сложных анализов, на это требуются большие затраты.
Региональная особенность
— Большая часть наших пациентов представлена жителями юга. Хоть и понятно, что в южных областях живёт больше кыргызстанцев, но тут подавляющее большинство пациентов именно из этого региона. Большой процент поступающих из Джалал-Абадской области, именно из Ноокенского и Аксыйского районов. Отчего это происходит? Трудно сказать. Чтобы выяснить причину, нужно провести очень сложное исследование с изучением анализа почв, воды, генетики населения. Без этого мы не можем назвать точную причину такой ситуации.
Хочется отметить, что мы планируем провести научную работу по раннему выявлению детской онкологии. Это большое исследование, которое пройдёт во многих странах СНГ, в том числе в Кыргызстане. Исходя из его результатов можно разработать программу действий по раннему выявлению детской онкологии: повышать осведомлённость участковых педиатров о специфике болезни, проводить информационную работу среди родителей, использовать социальную рекламу, в тех регионах, где фиксируется большая заболеваемость, проводить медицинские экспедиции.

В условиях COVID
— В прошлом году в мае у нас выявилось большое количество пациентов с коронавирусом. 19 ребятишек. Причём, все они проходили химиотерапию. Мы, да и на тот момент весь мир, не знали, что с ними делать, как лечить дальше. Мы посовещавшись с коллегами из зарубежья и из СНГ и, наверное, одним из первых в мире провели всем деткам химиотерапию, несмотря на острую фазу коронавируса. Результаты оказались очень хорошими, мы не потеряли ни одного ребёнка. Сейчас мы госпитализируем детей только после сдачи результата на COVID. Очень осторожны в этом моменте. Но, как показала практика, коронавирус не помеха к проведению химиотерапии, мы в этом вопросе отработали свою стратегию.
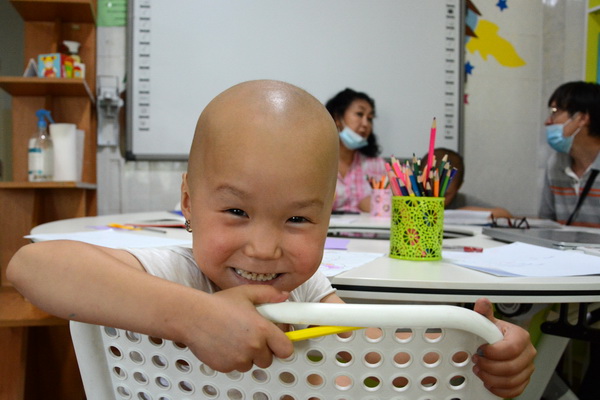
Госпитальная школа
В детском отделении действует госпитальная школа. С детишками занимаются учителя из близлежащей школы №60. Педагоги приходят сюда даже во время своего летнего отпуска. Учитель Чинара Индигараева рассказала о целях занятий:
— Цель нашей программы — увлечь детей, социально адаптировать после длительного лечения. Ребёнок, находясь в больнице, не должен чувствовать себя изолированным. Мы с ними занимаемся развивающими играми, стараемся отвлечь от болезни, проводим музыкальные встречи, творческие конкурсы. Наши педагоги имеют уже трёхлетний опыт работы с такими детишками, прошли специальное обучение в Московском городском педагогическом университете. Не все педагоги могут вести такую работу, это эмоционально очень сложно. Но те, кто уже втянулся, не могут оставить таких ребятишек. Летом, несмотря на отпуск, мы приходим сюда и проводим занятия.
Дмитрий АЩЕУЛОВ.
Фото Нины ГОРШКОВОЙ.
Related News
Знайте свои права
В связи с сезонным ростом заболеваемости острыми респираторными вирусными инфекциями (ОРВИ) среди детей и взрослыхRead More
В первую очередь — к семейному доктору!
В связи с продолжающимся ростом респираторной инфекции среди детей Фонд обязательного медицинского страхования напоминает, чтоRead More